結果報告書の手引き
人間ドックまたは健康診断をご受診いただいた方へは、結果報告書をお送りいたします。
この検査結果を基に食事や生活習慣を見直し、健康維持・増進にお役立てください。また、人間ドックや健康診断は、受けただけで放置されては意味がありません。必要に応じて医療機関で再検査・経過観察・治療を受けるなど、結果報告書の指示に従うことが大切です。
判定の見方
| 判定区分 | 解説 | |
|---|---|---|
| A | 異常所見なし | 今回の検査では、特に問題となる結果が認められない場合です。しかし、将来も心配がないということではありませんので、毎年人間ドックや健康診断を受診して、経過を把握することが大切です。 |
| B | 軽度異常 | 軽度の所見を認めますが特に日常生活に差し支えはないと思われます。ただし自覚症状などがあるときには、早めに医師に相談しましょう。 |
| C | 要経過観察・生活改善 | 軽度の所見があり、経過をみてゆく必要がある場合です。 (経過観察後、所見が悪くなっていれば精密検査をすることもあります。) 「1年後経過観察」の場合は、今回同様人間ドック(健康診断)の受診で構いません。 |
| D | 要再検査 | 今回の検査結果だけでは、異常所見が一時的なものか持続的なものか判別できない場合に出される判定です。かかりつけの医師や近所の医院などで、再検査(今回と同様の検査)を受けてください。 |
| E1 | 要精密検査 | 疑わしいところがあり、詳しい検査を受けて診断を確定させることが必要です。何か病気ではないかと心配してしまう方もいますが、問題があるかないかを調べるための検査とご理解いただき、必ず精密検査を受けましょう。 ※ E1判定であれば、紹介状の対象となります。 |
| E2 | 要医療(要受診) | 専門医による適切な指導・治療が必要と考えられる場合です。 すみやかに専門医を受診し、医師の指示に従ってください。 ※ E2判定であれば、紹介状の対象となります。 |
| F | 管理 ・ 治療継続 | 主治医のもとで現在の管理・治療を継続してください。 今回の結果報告書は、必ず主治医にお見せください。 |
総合判定は、各項目の判定の中で一番重いものが出ています。どの項目がどんな判定になっているか、よくご確認ください。判定D・Eの方は、結果報告書と健康保険証をお持ちの上、医療機関を受診してください。
正常参考値について
※正常参考値は検査方法などによっても異なるため、健診機関ごとに値・単位が異なることがあります。
正常参考値とは「健康と考えられる人達の95%に当てはまる範囲内の数値」をいいます。
私たちの体質は一人一人異なり、健康でも正常参考値にあてはまらない方が5%くらい存在するということになります。検査値には個人差があり、正常参考値でなくても、何の支障もなく生活できる場合もあります。
しかし、異常値が続く場合、一度は医療機関でその原因について詳しい検査を受けることをお勧めします。また、検査値は、風邪・ストレス・飲酒・激しい運動・食事など、その時の体調や年齢・性別によっても左右されます。反対に、正常参考値内であっても、運動不足・過食・喫煙・多飲酒など生活習慣が乱れている場合は、生活習慣病の予備軍として、いつか異常値があらわれることになります。
「正常参考値だから大丈夫」などと数値のみで自己判断をせずに、結果報告書の指示に従うことが大切です。自分の検査値の変化を知るためにも、健康診断の結果はしっかりと保存し、個人のデータを蓄積するようお勧めします。
身体計測
身長・体重・腹囲・体脂肪などを測定し、肥満ややせすぎなどを調べます。肥満は生活習慣病の大きな原因のひとつです。太りすぎに注意しましょう。
BMI

腹囲
おへそ位置周りが、男性85㎝以上、女性90㎝以上の場合、内臓脂肪が100㎠以上と想定されメタボリックシンドロームの第1歩です。
聴力検査
オージオメーターを用いて1000Hz・4000Hzの聴力を測定します。
高音域(4000Hz)の聴力は年齢と共に低下しやすく、この検査で早期に発見できます。
眼圧検査
眼圧とは眼の内圧のことで、緑内障の発見に有効です。(ただし眼圧が変化しない緑内障は発見できません。)緑内障では眼圧が高くなり、網膜剥離等では低下します。
眼底検査
※乳頭陥凹とは、緑内障が疑われる所見です。
眼底の血管は太さや血管の壁の厚さを直接観察できる唯一の血管です。
眼底検査では、目の病気だけでなく、眼底の動静脈の変化により全身の高血圧や動脈硬化症の程度をみることができます。
また、糖尿病や腎臓病等の病気の変化も眼底に現れるため進行具合をみることができます。
判定がBであれば今のところ特に心配ありませんが、判定がEの場合は必ず眼科へご相談ください。
高血圧性変化 (SH:Scheie hypertensive changes)
高血圧による眼底動脈等の変化をみます。
正常は0度です。Ⅰ度からⅣ度までは何らかの異常が認められる状態です。
動脈硬化性変化 (SS:Scheie sclerotic changes)
動脈硬化による眼底動脈等の変化をみます。
正常は0度です。Ⅰ度からⅣ度までは何らかの異常が認められる状態で、動脈硬化等が疑われます。
胸部X線検査
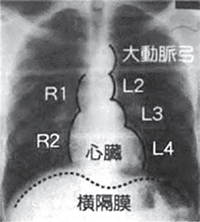 疑わしい所見が認められる場合には、前年度の写真と比較して判定しています。
疑わしい所見が認められる場合には、前年度の写真と比較して判定しています。
判定がEの場合は、呼吸器専門外来にてCT検査等による精密検査をお受けください。
肺野所見に異常が認められなくても、ぜん息等の呼吸器疾患で管理・治療中の場合、判定はFとなっています。
心陰影所見
心臓・大血管の形や大きさなどに異常があるかどうかを調べます。
X線写真上の心臓は、ほぼ中央から左よりに白い卵形の影としてみえます。これが心陰影で、何らかの変化がみられた場合に所見名がつきます。
判定がBであれば特に心配ありませんが、判定がE1の場合は心臓超音波検査等の精密検査が必要です。
肺機能検査
肺の働き(主に換気障害)を調べる検査です。
年齢とともに低下しやすく、慢性閉塞性肺疾患(COPD)や肺気腫等はこの検査で早期に発見できます。
喀痰細胞診検査
痰を採取して染色し、異常な細胞の有無を顕微鏡で調べる検査です。
痰は肺や気管支から分泌されるため、肺や気管支からはがれ落ちた細胞が含まれており、胸部X線検査で発見されにくい太い気管支にできるがんを発見することができます。
細胞の変化があっても、必ずがんに移行するというわけではなく、炎症や長期の喫煙によってみられる場合もあります。細胞の変化の程度により判定は違いますが、判定がD・Eの場合は、呼吸器専門外来にて内視鏡およびCT検査等の精密検査が必要です。
※採取されたものが痰の細胞ではなく、鼻汁や唾液の場合、結果は検体不適となり判定はついておりません。
血圧測定
血圧は、心臓から送り出された血液が全身を循環するために必要な圧力です。
| 収縮期血圧(最大血圧) | 心臓が収縮して動脈に血液を押し出すときの血管内の圧力です。 |
|---|---|
| 拡張期血圧(最小血圧) | 心臓が拡張して血液が心臓に戻るときの血管内の圧力です。 |
血圧が高くなると血管を傷つけやすくなるため、高血圧の人が心筋梗塞をおこすリスクは普通の人の2~3倍になります。高血圧は、一般的に自覚症状がありません。気がつかないうちに動脈硬化が進み、脳卒中・心臓病・腎臓病・網膜の障害(眼底出血)など様々な合併症が発生してくることがあります。
高血圧症の治療は、これらの合併症の予防が目的です。 血圧が高い場合は日頃の生活習慣を見直し、必ず医師の指導をお受けください。血圧値は測定時の体調・ストレス・環境などの条件によって変動します。一度の測定だけで判断せず、定期的に測定することが重要です。
心電図検査
心電図は心筋が収縮する際に発生する弱い電流を体の表面から記録するものです。
心電図は、不整脈・虚血性心疾患(狭心症・心筋梗塞)や心筋の異常などの診断に役立ちます。
判定がBであれば特に心配ありませんが、判定がEの場合は必ず循環器内科へご相談ください。
腹部超音波検査
腹部に超音波を発信して、各臓器から返ってくる反射波(エコー)を受信し、臓器を画像として映し診断します。
判定がEの場合は、肝臓・胆のう・膵臓・脾臓の所見については消化器内科、腎臓については腎臓内科か泌尿器科を受診してください。
上部消化管検査
X線検査
造影剤のバリウムを飲み、食道から胃・十二指腸までをX線撮影し、消化管の形や粘膜の変化による異常などを診断します。
判定がEの場合は、消化器専門外来にて内視鏡検査等による精密検査をお受けください。精密検査を受けて、はじめて診断が確定します。必ず受診してください。
内視鏡検査
内視鏡(ファイバースコープ)を口または鼻から挿入し、食道から胃・十二指腸までの内部の様子を直接観察する検査です。
異常が疑われる個所がある場合は、その部分の組織を採取し、顕微鏡で詳しく調べます。(生検検査)
判定がEの場合は、必ず消化器専門外来にてご相談ください。
便潜血反応検査
消化管からの出血の有無を調べる検査です。
口から肛門に至る消化管のどこかに出血があれば、便潜血反応は陽性になります。最も注意すべき疾患は大腸がんです。
便潜血反応が陽性の場合は消化器専門外来にて下部消化管X線検査等の精密検査をお受けください。
正しく採取されないと材料不適のため判定ができない場合があります。痔出血時や生理時の場合はその影響を受ける場合があります。また、採取日から5日以降に提出された検体は全て不適と判定させていただいています。
血液検査
肝・膵機能
| AST(GOT) ALT(GPT) |
AST・ALTは肝細胞に多く含まれている酵素です。肝臓が悪くなると肝細胞が破壊され、そこに含まれている酵素が血液中に放出され数値が高くなります。ASTは心臓の筋肉や骨格筋等にも含まれていますので、激しい運動や筋肉に炎症がある場合や心筋梗塞(急性期)の場合にも増加します。 |
|---|---|
| γ-GTP | 胆道系酵素のひとつで、肝臓や胆道に障害があると、血液中の値が高くなります。また、飲酒状態を敏感に反映することから、アルコール性肝疾患の診断・経過観察の指標となります。 |
| ALP | 肝臓、骨、小腸、腎、肺、胎盤など種々の臓器に含まれている酵素で、これらの臓器に障害がある場合高値となります。 |
| LDH | 肝疾患のほか、心臓・筋肉疾患でも高くなります。そのため他の検査と併せて総合的に判断します。 |
| 総蛋白(TP) アルブミン(ALB) |
栄養障害や肝臓病等の程度を知るのに役立ちます。 |
| 総ビリルビン | 胆汁に含まれる色素です。高値の場合、胆石症・肝機能障害が疑われます。 |
| アミラーゼ | 主に膵臓と膵液腺から分泌される酵素です。急性・慢性膵炎や胆のう炎、膵液腺疾患で高値となります。 |
| HBs抗原 | B型肝炎ウイルスの有無を調べます。 |
| HCV抗体 | C型肝炎ウイルスに対する抗体の有無を調べます。 |
脂質代謝
| 総コレステロール | 糖尿病・甲状腺機能低下症・肥満等で高い値となり、甲状腺機能亢進症・著しい肝障害等で低い値となります。 |
|---|---|
| LDLコレステロール | いわゆる悪玉コレステロールと呼ばれ、高値の場合は動脈硬化性疾患の危険因子となります。 |
| HDLコレステロール | いわゆる善玉コレステロールと呼ばれ、低い値の場合は動脈硬化の危険因子となります。 |
| 中性脂肪 | 糖質やアルコールの摂りすぎ・肥満・家族性脂質異常症等で増加します。 |
糖代謝
| HbA1c | 過去1~3ヶ月間の平均した血糖状態を反映します。 |
|---|---|
| 血糖 | 血液中の赤血球の血糖値を測定し、糖尿病の有無を調べます。 |
腎臓・泌尿器系
| 尿素窒素 | たんぱく質の最終代謝産物で腎臓から排せつされます。腎機能低下の状態が反映されます。 |
|---|---|
| クレアチニン | 腎疾患や心不全等による腎機能低下で高い値になります。 |
| eGFR | 推算糸球体濾過値(estimated glemerular filtration rate)のことで腎臓の機能を表す値です。血清クレアチニン値・年齢・性別から推算します。 |
末梢血液一般
| 白血球数 | 白血球が増えている場合、身体のどこかに炎症がおきている疑いがあります。 また、白血病などの血液疾患の場合も、異常値を示します。 |
|---|---|
| 赤血球数 | 血液中の赤血球の数を示します。貧血の診断に用いられます。 |
| 血色素量 | 赤血球中の血色素の量を示し、貧血の診断に用いられます。 |
| ヘマトクリット (赤血球容積値) |
全血液中において赤血球が占める容積の割合を表したものです。 |
| MCV | 赤血球1個の平均的容積量です。赤血球の大きさの指標となります。 |
| MCH | 赤血球1個に含まれるヘモグロビン量を平均的に表したものです。 |
| MCHC | 赤血球の一定容積に対するヘモグロビン量の比を表したものです。 |
| 血小板数 | 血小板は止血に関わる成分で、減少の場合は出血傾向となり、増加の場合も出血傾向や血栓形成等がみられます。 |
| 白血球像 | 主に5種類に分類される白血球の割合や異常な細胞の有無により、炎症や病原菌の感染・白血球の病気を調べます。 |
痛風
| 尿酸 | 肥満やアルコールの摂りすぎ、腎疾患で高い値になります。 この状態が続くと痛風発作を起こしやすくなります。 |
|---|
自己免疫・感染症
| CRP定量 | C反応性蛋白ともいい、炎症性の疾患(感染症等)により血液中で増加します。 |
|---|---|
| RF (リウマチ因子定量) |
慢性関節リウマチ等の診断基準のひとつとして用いられます。 |
甲状腺機能
| TSH、FT4 | 甲状腺に関連するホルモンの分泌機能に異常がないかどうかを調べます(甲状腺腫瘍の有無はわかりません)。 FT4高値でTSH低値の場合は甲状腺機能亢進症(バセドウ病)、TSHのみ増加は甲状腺機能低下症が疑われます。 |
|---|
腫瘍マーカー
| PSA | 前立腺がんのスクリーニング検査ですが、良性前立腺肥大症や急性前立腺炎で高値になることがあります。 |
|---|---|
| CEA | 大腸、胃、肺などのスクリーニング検査ですが、他の臓器のがんや肝硬変・肝炎・胃潰瘍でも高値の場合があります。 |
| AFP | 原発性の肝がんのスクリーニング検査ですが、胃がん・肝臓がん・肝硬変・肝炎でも高値の場合があります。 |
| CA19-9 | 膵臓・胆管・胆のうがんのスクリーニング検査ですが、消化器のがん、卵巣がん、胆石、膵炎、婦人科系疾患高値になる場合があります。 |
| CA15-3 | 主に乳がん、卵巣がんのスクリーニング検査です。 |
| CA125 | 卵巣がんや子宮内膜症などのスクリーニング検査です。 |
その他
| 電解質 | ナトリウム、カリウム、クロール、カルシウムは一般に電解質と呼ばれ、血液中のこれらの成分は水分や浸透圧の調節をしたり、酸・アルカリのバランスを保つ役目を果たしています。 |
|---|---|
| ピロリ抗体 | ピロリ菌は胃粘膜に感染する細菌で、急性・慢性胃炎、胃潰瘍、十二指腸潰瘍、胃がんなどと関係しています。 |
| ペプシノゲン | 陽性の場合は胃粘膜の萎縮を来たす慢性胃炎が疑われ、胃潰瘍、十二指腸潰瘍、胃がんなどができやすい状態と考えられます。 |
尿検査
尿蛋白や尿潜血が認められた場合は、腎・泌尿器系の病気が疑われます。
生理中や生理前後3日間の採取は潜血の可能性があり、正確な評価・診断は得られません。
骨密度検査
加齢とともに骨はもろくなっていきます。特に女性ではその傾向が強く、閉経とともに骨粗しょう症になる割合が高くなります。当検査では海綿骨が多い前腕部にごく微量のX線を照射し、骨塩量を測定します。
骨密度の値は、骨塩量を骨面積で除したものです。
「骨塩量」骨の中に含まれるカルシウム、リン、マグネシウムなどのミネラル分の総量です。
「骨面積」骨スキャンニング像(測定範囲の画像)の面積で、お客様の測定範囲の骨面積に一致します。
内科診察
聴診器で心音や呼吸音などを聴き、視診・触診で眼・皮膚や甲状腺などに異常がないかを診察します。
心雑音があっても、判定がBであれば機能性のものなので特に心配はありません。判定がE1の場合は心臓超音波検査等の精密検査が必要です。また、心拍不整でE1の場合は24時間ホルター心電図等の精密検査が必要です。
婦人科
子宮がん(特に子宮頸がん)の早期発見を第一の目的としますが、卵巣等その他の婦人科疾患についても調べます。
乳腺科
乳がんの早期発見を第一の目的としますが、乳腺症等のその他の乳房異常も調べます。医師による視診・触診を行います。マンモグラフィー(乳房X線検査)や超音波検査をあわせて実施することでより詳しく調べられます。
特定健診
特定健診とは厚生労働省により、平成20年4月から実施が義務付けられた、内臓脂肪型肥満に着目した健康診査です。特定保健指導は内臓脂肪蓄積の程度とリスク要因の数から対象者を階層化し、それぞれに見合った保健指導を行うものです。
メタボリックシンドローム判定
| 必須項目 | 【腹囲】 男性:85㎝以上 / 女性:90㎝以上 |
|---|---|
| 追加リスク | あてはまる個数「0~3」を数えます。 非該当:0個 / 予備群:1個 / 該当:2個以上 【血圧】 収縮期血圧130mmHg以上または拡張期血圧85mmHg以上または薬剤治療中 【血糖】 腹時血糖110mg/dl以上またはHbA1c(NGSP値)6.0%以上または薬剤治療中 【脂質】 中性脂肪150mg/dl以上またはHDLコレステロール40mg/dl未満または薬剤治療中 |
総合判定は、各項目の判定の中で一番重いものが出ています。どの項目がどんな判定になっているか、よくご確認ください。判定D・Eの方は、結果報告書と健康保険証をお持ちの上、医療機関を受診してください。
特定保健指導該当判定
メタボリックシンドロームの診断基準と特定保健指導対象判定基準が異なります。
- 特定保健指導ではBMI25以上も内臓脂肪蓄積のリスクと判定します。
- 特定保健指導では血糖の基準値が違います。
空腹時血糖100㎎/dl以上またはHbA1c(NGSP値)5.6%以上
【メタボリックシンドローム診断基準では空腹時血糖110㎎/dl以上】 - 特定保健指導では、血糖・脂質・血圧の項目で1つ以上あてはまる場合、喫煙も追加リスクに加えられます。
- 腹囲
男性:85cm以上/女性:90cm以上で以下の追加リスクであてはまる個数
非該当(情報提供):0個、動機付け支援:1個、積極的支援:2個以上 - BMI
男女共25以上(腹囲は男性85cm未満、女性90cm未満)で、
以下の 【追加リスク】 であてはまる個数
非該当(情報提供): 0個 / 動機付け支援: 1~2個 / 積極的支援: 3個以上
【追加リスク】
血圧 : 収縮期血圧130mmHg以上または拡張期血圧85mmHg以上
血糖 : 空腹時血糖100mg/dl以上またはHbA1c(NGSP値)5.6%以上
脂質 : 中性脂肪150mg/dl以上またはHDLコレステロール40mg/dl未満
喫煙歴あり(上記の項目で1つ以上あてはまる場合のみ数えます。)
- 腹囲


